Victoria Doboș
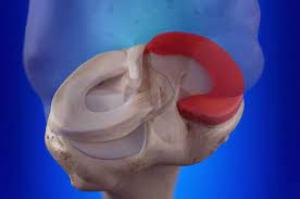
În fiecare an, în Statele Unite, peste 500.000 de oameni suferă rupturi de menisc, o porţiune de cartilaj din genunchi care amortizează şi stabilizează articulaţia. Leziunile necesită adesea intervenţii chirurgicale invazive care deseori nu obţin rezultatul dorit. Cercetătorii de la universitatea din Cincinnati (UC), se ocupă cu dezvoltarea unor terapii care utilizează o abordare regenerativă a rupturilor de menisc, făcând intervenţiile chirurgicale mai fiabile. O astfel de terapie este medicamentul AM3101, care a primit recent aprobare din partea Administraţiei Americane pentru Alimente şi Medicamente ca nou medicament experimental (IND), pentru a începe studiile clinice.
„Medicii au recunoscut de mult că, în timp ce intervenţia chirurgicală este adesea cea mai bună abordare pentru pacienţii cu rupturi de menisc, operaţia nu reuşeşte să obţină o vindecare eficientă în aproape unul din patru cazuri”, a declarat dr. Brian Grawe, cercetător principal şi profesor la departamentul de chirurgie ortopedică de la colegiul de medicina al UC. AM3101 este un medicament injectabil dezvoltat ca terapie pentru a reduce frecvenţa complicaţiilor şi morbidităţilor asociate cu operaţiile eşuate de reparare a meniscalului. Rupturile de menisc, în special în porţiunile de ţesut lipsite de aport suficient de sânge, sunt adesea ireparabile şi necesită îndepărtarea ţesutului bolnav.
AM3101 a fost adăugat la operaţia de reparaţie şi a permis vindecarea cu succes a modelelor anterioare de leziuni ireparabile.
Afecţiunile coloanei vertebrale pot avea diverse cauze. Cele mai frecvente sunt afecţiunile degenerative, care apar ca urmare a procesului de uzură şi îmbătrânire a structurilor de la nivelul coloanei vertebrale, dar pot fi întâlnite, chiar dacă semnificativ mai rar, şi afecţiuni inflamatorii, traumatice sau tumorale. Atunci când coloana vertebrală este afectată, scade rezistenţa mecanică a structurii şi pot fi limitate mişcările şi stabilitatea posturală. În plus, cele mai multe afecţiuni spinale se însoţesc de dureri foarte mari, din cauza comprimării structurilor nervoase, dar şi de alte semne de afectare specifice nivelului la care s-a produs afectarea.
Neurochirurgia este principala specialitate implicată în managementul afecţiunilor spinale, dar un rol important joacă imagistica medicală pentru diagnostic, ortopedia şi reumatologia pentru tratamentul afecţiunilor specifice, precum şi medicina fizică şi de reabilitare, întotdeauna necesară pentru recuperarea funcţională sau pentru ameliorarea simptomatologiei.
O premieră pentru Spitalul Universitar de Urgenţă Militar Central “Dr. Carol Davila” într-un caz de epilepsie farmacorezistentă de cauză organică (ERT). O intervenţie chirurgicală a avut loc în premieră la sfârşitul lunii iulie, când o femeie de 36 de ani, bolnavă de epilepsie farmacorezistentă de cauză organică (ERT), a fost operată cu succes, pacienta nemaiavând, până în prezent, nicio criză epileptică, a anunţat vineri conducerea spitalului într-un comunicat.
Pacienta, o femeie, domiciliată în judeţul Maramureş, aflată în evidenţa şi sub supravegherea medicală de specialitate, avea zilnic, încă de la vârsta de 3 ani, crize epileptice rezistente la diferite scheme de tratament.
„Atât crizele convulsive, cât şi investigaţia IRM, efectuată cu protocol de epilepsie, sugerau, ca şi cauză determinantă, scleroza hipocampică stânga. Aceasta este o patologie frecvent întâlnită în rândul persoanelor diagnosticate cu epilepsie, reprezentând cea mai comună cauză operabilă. Intervenţia chirurgicală a constat în realizarea lobectomiei temporale anterioare şi amigdalohipocampectomie stânga, fapt ce a presupus înlăturarea, din creier, prin intermediul unei incizii mici în tâmpla stângă, a unei zone care este responsabilă de producerea crizelor. Protocolul chirurgical s-a derulat pe parcursul a aproximativ 3 ore, fără probleme pentru echipa medicală, se arată într-un comunicat, preluat de AGERPRES. Pacienta a fost externată echilibrată hemodinamic şi respirator, fără acuze subiective, cu recomandările ca timp de câteva săptămâni să evite efortul fizic intens şi susţinut, fără a avea vreo restricţie de ordin alimentar, a mai precizat sursa citată.
Tratamentele de transplant fecal ar putea infecta pacienţii cu variola maimuţei, a avertizat Administraţia SUA pentru Alimente şi Medicamente (FDA), care a emis săptămâna aceasta o alertă cu privire la transmiterea şi răspândirea bolii. Din luna mai anul acesta, un focar de variola maimuţei s-a răspândit în mai multe ţări unde virusul nu este endemic, inclusiv în Statele Unite. Aproape 16.000 de persoane din Statele Unite au fost deja infectate cu virusul, care se transmite prin contact fizic apropiat cu indivizi simptomatici.
ADN-ul virusului variolei maimuţei a fost găsit în tampoane rectale şi probe de scaun de la persoane infectate, se arată într-o alertă FDA, emisă în această săptămână.
În urma unui studiu, virusul variola maimuţei a fost găsit la trei persoane care nu au raportat niciun simptom al bolii, a precizat agenţia. „FDA avertizează că utilizarea clinică a FMT (microbiota fecală pentru transplant) are potenţialul de a transmite virusul variolei maimuţei”, se mai precizează în alertă.
În consecinţă, FDA recomandă examinarea donatorilor pentru studiile clinice care implică transplanturi fecale, dacă studiile folosesc scaun donat la sau după 15 martie 2022.
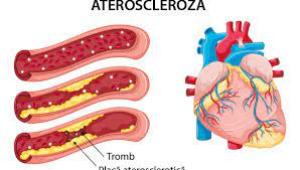
Cercetătorii americani au descoperit că mutaţiile unor gene dereglează AND-ului în mitocondrii ceea ce declanşează inflamaţia şi poate agrava ateroscleroza. Mitocondriile sunt cunoscute şi sub numele de „uzinele electrice ale celulelor”, dar dovezi recente sugerează că ele joacă un rol în inflamaţie.
Oamenii de ştiinţă de la Institutul Salk şi UC San Diego, din SUA, au examinat celulele sanguine şi au descoperit o legătură surprinzătoare între mitocondrii, inflamaţie şi două gene, DNMT3A şi TET2, care ajută în mod normal la reglarea creşterii celulelor sanguine, dar, atunci când suferă mutaţii, sunt asociate cu un risc crescut de ateroscleroză.
„Am descoperit că genele DNMT3A şi TET2, pe lângă sarcina lor normală de a modula etichetele epigenetice (chimice) de reglare a ADN-ului, activează direct expresia unei gene implicate în căile inflamatorii ale mitocondriilor, ceea ce sugerează o nouă ţintă moleculară pentru tratamentul aterosclerozei”, a declarat Gerald Shadel, profesor la Salk şi director al centrului de excelenţă din San Diego în biologia de bază a îmbătrânirii, unul dintre autorii studiului.
Casa Naţională de Asigurări de Sănătate (CNAS) a majorat uşor bugetul programelor naţionale de sănătate curative din 2022, de la 8,93 miliarde lei la 9,05 miliarde lei (1,8 miliarde euro). Cele mai mari sume au fost alocate, ca în anii precedenţi pentru programele pentru cancer, diabet zaharat şi dializă. Cele mai mari creşteri faţă de bugetul alocat iniţial au fost stabilite pentru programele de PET-CT, boli rare şi boli cardiovasculare.
Astfel, un ordin al preşedintelui CNAS (nr. 557/2022), publicat în Monitorul Oficial, modifică bugetul pe întregul an 2022 al programelor naţionale de sănătate curative. Prima variantă a bugetului a fost stabilită în iunie 2022.
Din bugetul pe 2022 prevăzut în noul ordin al preşedintelui CNAS, cele mai mari sume sunt alocate, ca de obicei, pentru trei programe, arată calculele 360medical.ro pe baza sumelor prevăzute în buget.
Astfel, programul naţional de oncologie are un buget de 3,17 miliarde lei (în scădere de la 3,2 miliarde lei în bugetul iniţial) reprezentând 35% din bugetul total (faţă de 33,9% în 2021). În cadrul programului de oncologie, o sumă de 2,85 miliarde lei este alocată pentru tratamentul medicamentos al bolnavilor (la fel ca în bugetul iniţial).
O sumă de 28,4 milioane lei este alocată în acest an pentru subprogramul de monitorizare a evoluţiei bolii la pacienţii cu afecţiuni oncologice prin PET-CT, în scădere cu peste 40% faţă de bugetul din 2021.
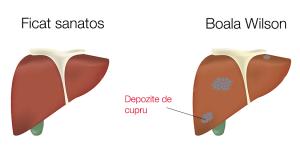
O colaborare internaţională a dus la descoperirea unei boli ereditare noi, care implică metabolismul cuprului în creier. Cuprul este esenţial pentru multe funcţii celulare, inclusiv respiraţia celulară, apărarea antioxidantă, biosinteza neurotransmiţătorilor şi amidarea neuropeptidelor (modificarea finală în biosinteza peptidelor). Până de curând, se ştia doar de existenţa a două boli ereditare, rare, legate de metabolismului cuprului: boala Wilson şi boala Menkes, care rezultă din mutaţiile a două proteine, ATP7B şi ATP7A, enzime ATP de tip P care transportă cupru. Enzimele eliberează fosfat şi energie din adenozin trifosfat (ATP) crucială pentru energia celulelor.
Cercetătorii ştiau despre gena CTR1 că este o proteină cu afinitate ridicată pentru absorbţia cuprului, esenţială pentru dezvoltarea mamiferelor şi homeostazia cuprului, precum şi pentru progresia anumitor tipuri de cancer. Până de curând, nu au fost raportate cazuri de deficienţă de CTR1 la om.
Într-un studiu publicat în Human Molecular Genetics, cercetătorii descriu acum prima deficienţă CTR1 la om, cauzată de mutaţia homozigotă a genei CTR1 la doi copii.
În noul studiu, oamenii de ştiinţă descriu fenotipurile clinice, biochimice şi moleculare asociate acestei deficienţe, la doi băieţi, gemeni identici cu aceeaşi mutaţie rară în gena CTR1, ambii prezentând hipotonie, întârziere de dezvoltare globală, convulsii şi atrofie cerebrală rapidă după ce, în primele două luni de viaţă au părut să se dezvolte bine.
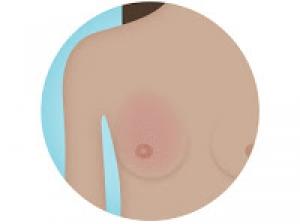
Cercetătorii clinicii Cleveland, din Statele Unite, au descoperit caracteristici genomice la femeile cu sindromul tumoral de hamartomatoză asociată PTEN (PHTS), care le diferenţiază de celelalte cancere mamare sporadice.
În timp ce majoritatea cancerelor sunt sporadice, apar aleatoriu pe parcursul vieţii, în urma mutaţiilor somatice (neereditare) cauzate de factori externi sau modificări în organism la nivel molecular, unele tipuri de cancer sunt legate de mutaţii germinale (ereditare), transmise de la părinţi la copil.
PHTS este un sindrom de predispoziţie pentru cancerul ereditar, cauzat de mutaţiile germinale din gena supresoare de tumori, PTEN, care creşte riscul de cancer de sân cu până la 85% faţă de 12% în populaţia generală.
Descoperirile, publicate luna aceasta în American Journal of Human Genetics, au implicaţii importante pentru gestionarea personalizată a cancerelor de sân legate de PHTS.
„Pe măsură ce testarea genetică devine mai accesibilă pe scară largă, vom vedea, fără îndoială, o creştere a incidenţei cancerului de sân asociat cu PHTS. Cancerele de sân asociate cu PHTS se dezvoltă adesea la o vârstă mai tânără şi pot progresa mai agresiv decât cancerele sporadice, dar sunt tratate în mod similar, ceea ce subliniază necesitatea cunoaşterii oricăror diferenţe genomice între cancerele de sân asociate cu PHTS şi cele sporadice”, a declarat dr. Charis Eng, preşedinta institutului de medicină genomică din Cleveland şi autoarea studiului.
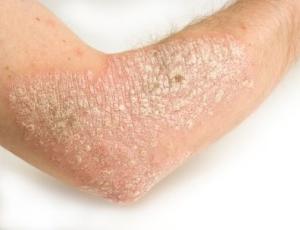
Injecţii spinale cu lidocaină ar putea ajuta la eliminarea stării inflamatorii a pielii cauzate de psoriazis, sugerează un studiu pilot restrâns. Un grup de cercetători din China a efectuat un studiu care a implicat patru pacienţi cu psoriazis sever, pentru validarea conceptului că vizarea anumitor nervi senzoriali ar putea ajuta la tratarea psoriazisului.
Mai sunt multe cercetari de făcut înainte să poata fi folosit ca tratament pentru psoriazis, au precizat experţii. Cei patru pacienţi, trataţi cu injecţii cu lidocaină de patru ori pe parcursul a câteva luni, au prezentat o reducere semnificativă a simptomelor de pe piele. Psoriazisul este o afecţiune cronică a pielii care afectează mai mult de 8 milioane de americani, potrivit Fundaţiei Naţionale pentru Psoriazis, din SUA. Boala apare în urma unui răspuns imun anormal care declanşează celulele din piele şi le determină să se adune într-un număr mare pe suprafaţa pielii. Majoritatea oamenilor au o formă numită psoriazis vulgar, sau în plăci. Ei dezvoltă periodic pete roşii, solzoase pe piele, care produc mâncărime şi pot fi dureroase.
Planul Naţional de Boli Rare, recomandările făcute la nivel european pentru pacienţii cu boli rare dar şi Strategia Naţională de Sănătate sunt documente extrem de importante care-i privesc în mod special pe pacienţii din România cu boli rare. ,,EURORDIS (Alianţa Europeană de Boli Rare) are această viziune a unei politici globale în ceea ce priveşte persoanele cu boli rare”, a declarat pentru 360medical.ro prof. univ. dr. Emilia Severin, de la Universitatea de Medicina şi Farmacie ,,Carol Davila” Bucureşti.
În momentul de faţă România are un Plan Naţional de Boli Rare, actualizat. În plus, exista recomandări făcute la nivel european pentru pacienţii cu boli rare- Rare 2030, care trebuie incluse în Strategia Naţională de Sănătate. Recomandarile Rare 2030 sunt elaborate în urma unui studiu prospectiv, realizat prin cofinanţarea Comisiei Europene şi condus de către EURORDIS. Rare 2030 este un proiect pilot, realizat cu participarea a peste 200 de experţi din Europa. Subtitlul acestor recomandări: „Viitorul începe astăzi”.
Cele mai citite
Error: No articles to display